Approches intégrées en shockwave pour la gestion des lésions sportives
13/02/2026Décompression neurovertébrale : retours d’expérience et conseils de spécialistes
14/02/2026Lorsqu’une maladie ou un accident réduit durablement la capacité à travailler, la perturbation va bien au-delà de la simple perte d’emploi : elle touche profondément la qualité de vie, les relations sociales, et la santé mentale. La question de savoir si l’assurance invalidité offre une compensation financière suffisante pour pallier cette perte est donc centrale. En 2026, le contexte économique et social impose une réflexion complète sur les mécanismes d’accompagnement proposés. La pension d’invalidité, versée par la Sécurité sociale, tente de répondre à ce besoin en fournissant un revenu de remplacement adapté à la catégorie d’invalidité reconnue. Cependant, cette allocation doit composer avec un impact psychologique important, un paradoxe entre sécurité sociale et besoins réels, et des complexités administratives qui peuvent complexifier le parcours des patients.
Dans ce cadre, les personnes concernées, comme Julie, cadre de 42 ans confrontée à une maladie invalidante, se retrouvent souvent confrontées à un système qui compense partiellement. La compensation financière, bien qu’essentielle, ne couvre pas toujours les besoins réels liés à la perte d’autonomie, aux soins indispensables, ni au maintien d’une qualité de vie décente. D’autre part, les innovations médicales, notamment en chirurgie et implants du rachis, offrent aujourd’hui des alternatives prometteuses pour certains patients souffrant de douleurs invalidantes, illustres exemples de progrès qui peuvent influencer indirectement cette problématique sociale. Malgré cela, une coordination rigoureuse entre sécurité sociale, dispositifs d’accompagnement et solutions chirurgicales reste indispensable pour garantir un soutien global.
Comprendre le fonctionnement de l’assurance invalidité et la compensation financière offerte
L’assurance invalidité vise avant tout à compenser la perte de revenus subie par une personne dont la capacité de travail est réduite de façon significative. Cette protection sociale est essentielle pour préserver un minimum de sécurité financière face à une invalidité d’origine non professionnelle, que ce soit due à une maladie ou à un accident de la vie. En 2026, la pension d’invalidité est versée par la Sécurité sociale selon des critères spécifiques visant à garantir une allocation proportionnelle à la perte effective de capacité physique et professionnelle.
Cette pension est établie sur la base du salaire annuel moyen (SAM), calculé souvent à partir des dix meilleures années de revenu dans la limite du plafond annuel fixé à 48 060 €. Le taux appliqué à ce SAM dépend de la catégorie d’invalidité attribuée par le médecin-conseil de la Caisse Primaire d’Assurance Maladie (CPAM) :
- Catégorie 1 : la personne est capable d’exercer une activité professionnelle avec une perte d’au moins deux tiers de ses capacités. La pension correspond à environ 30 % du SAM.
- Catégorie 2 : incapacité totale à travailler, la pension monte à environ 50 % du SAM.
- Catégorie 3 : situation d’invalidité totale nécessitant l’assistance d’une tierce personne. La pension s’élève à 50 % du SAM, majorée d’une allocation complémentaire pour tierce personne.
Grâce à ce système, un salarié percevant un revenu annuel moyen de 26 400 € et reconnu invalide catégorie 2 peut prétendre à une pension d’environ 1 100 € par mois. Ce dispositif représente donc une compensation financière structurelle, même si elle n’égale jamais le revenu initial intégral.
Un tableau synthétique clarifie les montants estimés :
| Catégorie d’invalidité | Taux appliqué sur SAM | Montant mensuel estimé | Conditions spécifiques |
|---|---|---|---|
| Catégorie 1 | 30% | De 338,31 € à 1 201,50 € | Travail possible avec réduction de capacité |
| Catégorie 2 | 50% | Environ 1 100 € pour un SAM moyen | Incapacité totale à travailler |
| Catégorie 3 | 50% + majoration tierce personne | Base de 2 002,50 € + majoration | Nécessité d’une aide pour les actes quotidiens |
Au-delà des montants, les bénéficiaires doivent veiller à respecter des conditions strictes d’affiliation et de travail préalable, notamment un minimum de 600 heures travaillées sur 12 mois ou une cotisation équivalente. Ces critères encadrent l’accès à cette protection sociale adaptée mais peuvent parfois exclure certains assurés, soulevant des questions sur l’égalité réelle de la compensation.
Pour approfondir ces aspects administratifs et financiers, des guides spécialisés comme ceux disponibles sur le site Ameli ou Maboussole Aidants peuvent être très utiles.
La médecine sportive et l’amélioration des performances post-blessure
La médecine sportive : Une clé pour la récupération après une blessure La médecine sportive est une discipline en pleine évolution qui joue un rôle crucial dans l’amélioration des performances post-blessure. Lorsqu’un athlète subit une blessure, le parcours de réhabilitation…
Protocoles de traitement par thérapie au laser pour réduire le temps de convalescence
La thérapie au laser et la réduction du temps de convalescence La convalescence après une intervention chirurgicale ou une blessure peut être un chemin long et éprouvant. Toutefois, avec l’essor des technologies médicales, la thérapie au laser est devenue une…
Les limites de l’assurance invalidité face à la perte de qualité de vie liée à l’invalidité
La rente d’invalidité, bien que vitale, ne peut totalement compenser la perte de qualité de vie qui accompagne souvent la diminution de la capacité de travail. Sur un plan biomécanique, une pathologie rachidienne peut engendrer douleurs chroniques, mobilité réduite et fatigue, des symptômes susceptibles d’impacter fortement la vie quotidienne de la personne concernée. C’est là que l’expertise en implants vertébraux dynamiques comme le système TOPS ou IntraSPINE peut jouer un rôle décisif, en offrant une solution chirurgicale innovante visant à préserver la mobilité vertébrale et réduire les douleurs.
Les traitements conservateurs, comme la décompression neurovertébrale pratiquée à la Clinique TAGMED en France, sont généralement recommandés avant toute décision chirurgicale. Après une période de trois à six mois d’évaluations et traitements non invasifs, une intervention peut être envisageable pour améliorer durablement la qualité de vie, tout en limitant l’impact psychologique et social lié à l’invalidité.
En dépit d’une compensation financière souvent jugée insuffisante, la sécurité sociale propose des mécanismes complémentaires, tels que des aides pour le maintien à domicile, ou des allocations supplémentaires sous conditions. Néanmoins, le ressenti des patients souligne régulièrement un défaut de financement adapté aux besoins réels, causant souvent un sentiment de précarité.
Par ailleurs, il est important de rappeler que la pension d’invalidité peut être cumulée avec certains revenus, sous réserve de respecter un plafond global. Cette flexibilité permet parfois d’intégrer un mi-temps thérapeutique, diminuant l’impact financier tout en conservant un lien social et professionnel, un élément clé de la prévention des risques psychosociaux.
Un cas concret : Clara, reconnue en invalidité catégorie 1, a pu reprendre un mi-temps thérapeutique. Elle perçoit une pension partielle tout en maintenant une activité réduite, ce qui contribue à rendre sa vie plus équilibrée. Cette coordination nécessite toutefois un accompagnement personnalisé et une bonne connaissance des règles administratives pour éviter des erreurs coûteuses.
Au-delà de la compensation, un travail de vulgarisation doit être mené pour éclairer les patients sur leurs droits et sur l’impact des diverses options disponibles. Ce rôle est primordial, notamment pour les patients québécois envisageant un parcours chirurgical en France, où l’offre de soins intègre des innovations technologies et un suivi médical rigoureux.
La naturopathie dans la rééducation des athlètes : principes et pratiques
La naturopathie en rééducation : un complément essentiel pour les athlètes La naturopathie est souvent perçue comme une approche holistique favorisant le bien-être global. Dans le domaine du sport, elle prend une dimension particulière, surtout lors de la rééducation des…
Retour d’expérience clinique sur l’ostéopathie et la gestion de la douleur sportive
Les Fondements de l’Ostéopathie dans la Gestion de la Douleur Sportive L’ostéopathie, une approche de soins holistique et manuelle, a démontré son efficacité dans la gestion de la douleur chez les athlètes. Fondée sur le principe que le bien-être physique…
Le parcours de soins et l’accompagnement transatlantique pour une prise en charge optimale
La chirurgie du rachis en France, appuyée par des implants dynamiques de dernière génération, est une alternative prometteuse pour les patients qui ne trouvent pas rapidement de solutions adaptées au Québec. Ce parcours médical innovant articule une évaluation rigoureuse, des soins conservateurs, une intervention chirurgicale ciblée, puis un suivi post-opératoire méticuleux.
Le premier acte est une évaluation approfondie des symptômes avec des spécialistes en France, en lien direct avec les plateformes comme SOS Tourisme Médical, qui facilite la coordination entre patients québécois et chirurgiens français. Ces professionnels privilégient un cadrage chirurgical respectueux des normes internationales, intégrant les meilleures pratiques en matière de sécurité et d’innovation biomédicale.
La collaboration inclut souvent la prise en charge des soins pré-opératoires, comme la décompression neurovertébrale réalisée à la Clinique TAGMED, un centre de référence où la prise en charge est complète et conforme aux standards européens. Le patient bénéficie également d’un accompagnement humain renforcé, avec une équipe multidisciplinaire attentive à chaque étape.
Après l’intervention, le suivi personnalisé est crucial pour maximiser les bénéfices fonctionnels des implants tels que TOPS et IntraSPINE, en favorisant une rééducation efficace pour préserver la mobilité vertébrale. Cet accompagnement inclut également une attention portée aux possibles impacts psychologiques, évitant ainsi que la lourdeur du passeport invalidité ne réduise la motivation et la confiance en l’avenir.
Cette coordination transatlantique renforce la sécurité et la pertinence des choix chirurgicaux, tout en garantissant une expérience plus fluide et rapide pour le patient. Ce modèle illustre une innovation non seulement médicale, mais aussi organisationnelle, à destination des patients francophones confrontés à des délais ou des coûts élevés dans leur région.

Retours cliniques sur la thérapie au laser et la gestion de la douleur sportive
La thérapie au laser : une avancée dans la gestion de la douleur sportive La thérapie au laser, souvent désignée sous le terme de photobiomodulation, s’est imposée comme une méthode innovante et efficace pour traiter diverses formes de douleur, notamment…
Décompression neurovertébrale : retours d’expérience et conseils de spécialistes
Décompression neurovertébrale : une approche innovante pour le bien-être La décompression neurovertébrale est une méthode non invasive qui a gagné en popularité ces dernières années, surtout parmi les personnes souffrant de douleurs chroniques au dos. Grâce à cette technique, on…
Les innovations technologiques au service de la qualité de vie des patients invalides
Les avancées dans le domaine des implants vertébraux dynamiques redéfinissent les standards en chirurgie du rachis. Contrairement aux fixations classiques qui immobilisent une partie de la colonne vertébrale, les systèmes comme TOPS et IntraSPINE offrent la possibilité de préserver la mobilité des segments opérés, ce qui a un impact direct sur la prévention de complications secondaires et le maintien d’une meilleure qualité de vie.
- Systèmes implantaires dynamiques : ces implants permettent d’absorber et de redistribuer les contraintes mécaniques au niveau vertébral, réduisant ainsi les douleurs chroniques et limitant le risque de dégénérescence des étages adjacents.
- Réduction des temps de récupération : grâce à la conception innovante de ces dispositifs, le patient voit son retour à une vie active accéléré, ce qui contribue à limiter la charge économique liée à l’invalidité.
- Accompagnement clinique avancé : l’intégration de technologies médicales sophistiquées est associée à des protocoles de suivi rigoureux, incluant la télémédecine et la rééducation sur-mesure, pour optimiser les résultats fonctionnels.
Le recours à ces procédures chirurgicales innovantes s’inscrit dans une démarche rigoureuse, respectant les normes internationales et garantissant la sécurité des patients. Ce cadre garantit que la compensation financière offerte par les dispositifs sociaux est renforcée par une réelle amélioration biomécanique et fonctionnelle.
En parallèle, le travail de vulgarisation effectué par des experts comme Louis Blanchard permet d’aider les patients québécois à mieux comprendre ces options chirurgicales, éclairant ainsi leur prise de décision dans un parcours souvent complexe. Cette pédagogie favorise une alliance patient-expert indispensable pour une meilleure adhésion aux soins.
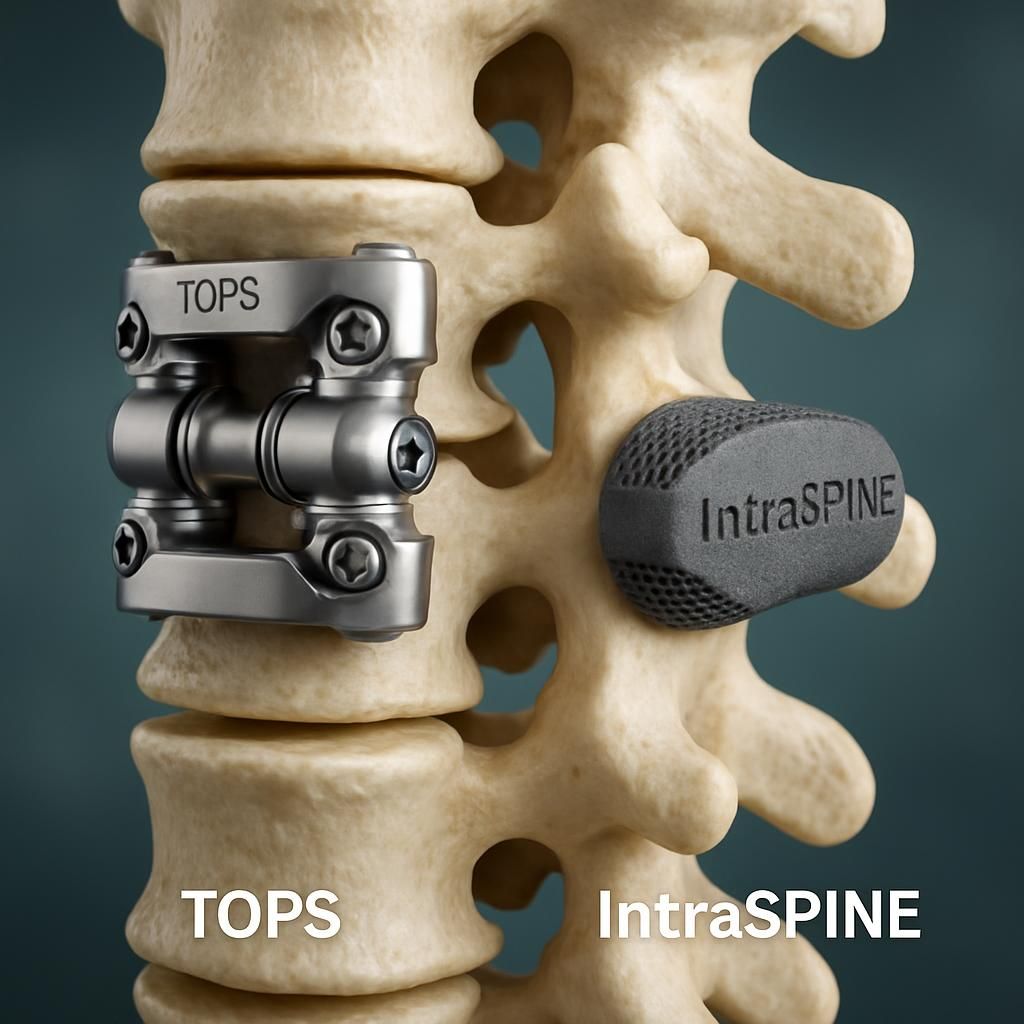
Tableau comparateur des techniques chirurgicales
Comparez rapidement les critères clés entre Implants dynamiques et Chirurgie traditionnelle pour mieux comprendre leur impact sur la qualité de vie.
Filtre la liste des critères dans le tableau en fonction du texte saisi.
| Critère | Implants dynamiques | Chirurgie traditionnelle |
|---|
L’ostéopathie pour optimiser la réparation des tissus endommagés
Comment l’ostéopathie favorise la réparation des tissus endommagés L’ostéopathie est une discipline qui s’affirme de plus en plus comme une technique efficace pour aider à la réparation tissulaire. En effet, elle repose sur la compréhension approfondie de l’anatomie et de…
La thérapie au laser pour optimiser la réparation des tissus endommagés
La thérapie au laser : un outil révolutionnaire pour la réparation tissulaire La thérapie au laser a émergé comme une méthode innovante depuis les années 1960, offrant une alternative non invasive pour le traitement de diverses affections. En particulier, son…
Accompagnement personnalisé et conseils pour une décision éclairée face à la pension d’invalidité
La gestion d’une invalidité ne se limite pas uniquement à la question financière. Au-delà de la pension d’invalidité, il est essentiel d’adopter une approche globale qui prend en compte les besoins individuels de chaque patient, ses attentes, et les solutions innovantes disponibles, notamment en matière de chirurgie du rachis et d’implants dynamiques. Le rôle d’un expert en la matière, tel que Louis Blanchard, est d’offrir un accompagnement multidisciplinaire et transatlantique, permettant au patient québécois d’être guidé dans cette étape cruciale.
Les démarches peuvent sembler complexes et administrativement lourdes, tant pour la demande de pension auprès de la Sécurité sociale que pour la coordination d’un parcours médical entre le Québec et la France. Une bonne information sur les conditions, le calcul de la rente, et l’impact psychologique permet d’éviter des erreurs préjudiciables.
Il est recommandé d’observer une période d’au moins trois à six mois de traitements conservateurs, pouvant inclure notamment la décompression neurovertébrale, avant de considérer la chirurgie. Cette étape est cruciale pour garantir que l’intervention soit réellement nécessaire et bénéfique. Dans ce cadre, un centre de référence tel que la Clinique TAGMED joue un rôle central dans l’accompagnement des patients, avec des protocoles basés sur la recherche et la sécurité des pratiques.
Par ailleurs, anticiper la gestion financière via des assurances privées ou complémentaires adaptées peut s’avérer judicieux pour pallier les limites de la pension d’invalidité. Cette planification sécurise le patient face à la perte de qualité de vie et à l’impact économique que représente une invalidité durable.
Pour compléter ce soutien, un parcours d’accompagnement humain est mis en place, intégrant un suivi psychologique et des conseils personnalisés. Ce volet s’avère indispensable pour maintenir la motivation, la confiance et la qualité de vie globale du patient, particulièrement dans les phases post-opératoires où les défis peuvent être importants.
Chaque situation mérite un examen personnalisé pour envisager la meilleure stratégie, combinant innovations médicales, compensation financière et soutien humain. Pour en savoir plus ou pour une évaluation adaptée, il est essentiel de contacter des plateformes spécialisées telles que SOS Tourisme Médical, qui facilite le lien entre patients et experts français.
{« @context »: »https://schema.org », »@type »: »FAQPage », »mainEntity »:[{« @type »: »Question », »name »: »Quelles sont les conditions principales pour bu00e9nu00e9ficier de la pension du2019invaliditu00e9? », »acceptedAnswer »:{« @type »: »Answer », »text »: »Il faut u00eatre affiliu00e9 u00e0 la Su00e9curitu00e9 sociale depuis au moins 12 mois, avoir travaillu00e9 un minimum de 600 heures sur les 12 derniers mois ou cotisu00e9 sur un salaire u00e9quivalent u00e0 2 030 fois le Smic horaire, et u00eatre reconnu invalide par le mu00e9decin-conseil de la CPAM. »}},{« @type »: »Question », »name »: »Peut-on cumuler la pension du2019invaliditu00e9 avec une activitu00e9 professionnelle? », »acceptedAnswer »:{« @type »: »Answer », »text »: »Oui, la pension peut u00eatre cumulu00e9e avec des revenus du2019activitu00e9 dans la limite du salaire peru00e7u avant invaliditu00e9. Si le plafond est du00e9passu00e9 deux trimestres consu00e9cutifs, la pension peut u00eatre ajustu00e9e u00e0 la baisse. »}},{« @type »: »Question », »name »: »Comment la pension du2019invaliditu00e9 u00e9volue-t-elle avec lu2019u00e2ge de la retraite? », »acceptedAnswer »:{« @type »: »Answer », »text »: »u00c0 lu2019u00e2ge lu00e9gal de du00e9part u00e0 la retraite, la pension du2019invaliditu00e9 est automatiquement convertie en pension de retraite pour inaptitude, gu00e9nu00e9ralement au mu00eame niveau, mais sans la majoration pour tierce personne. »}},{« @type »: »Question », »name »: »Quels sont les bu00e9nu00e9fices biomu00e9caniques des implants dynamiques comme TOPS? », »acceptedAnswer »:{« @type »: »Answer », »text »: »Ces implants pru00e9servent la mobilitu00e9 vertu00e9brale en absorbant les contraintes mu00e9caniques, ru00e9duisent les douleurs chroniques, optimisent la ru00e9cupu00e9ration et diminuent les risques de du00e9gu00e9nu00e9rescence des segments adjacents. »}},{« @type »: »Question », »name »: »Pourquoi est-il important du2019envisager une phase conservatrice avant la chirurgie? », »acceptedAnswer »:{« @type »: »Answer », »text »: »Une pu00e9riode de 3 u00e0 6 mois de traitements non invasifs, notamment la du00e9compression neurovertu00e9brale, permet du2019u00e9valuer la nu00e9cessitu00e9 ru00e9elle de la chirurgie, garantissant ainsi un parcours su00fbr et adaptu00e9. »}}]}Quelles sont les conditions principales pour bénéficier de la pension d’invalidité?
Il faut être affilié à la Sécurité sociale depuis au moins 12 mois, avoir travaillé un minimum de 600 heures sur les 12 derniers mois ou cotisé sur un salaire équivalent à 2 030 fois le Smic horaire, et être reconnu invalide par le médecin-conseil de la CPAM.
Peut-on cumuler la pension d’invalidité avec une activité professionnelle?
Oui, la pension peut être cumulée avec des revenus d’activité dans la limite du salaire perçu avant invalidité. Si le plafond est dépassé deux trimestres consécutifs, la pension peut être ajustée à la baisse.
Comment la pension d’invalidité évolue-t-elle avec l’âge de la retraite?
À l’âge légal de départ à la retraite, la pension d’invalidité est automatiquement convertie en pension de retraite pour inaptitude, généralement au même niveau, mais sans la majoration pour tierce personne.
Quels sont les bénéfices biomécaniques des implants dynamiques comme TOPS?
Ces implants préservent la mobilité vertébrale en absorbant les contraintes mécaniques, réduisent les douleurs chroniques, optimisent la récupération et diminuent les risques de dégénérescence des segments adjacents.
Pourquoi est-il important d’envisager une phase conservatrice avant la chirurgie?
Une période de 3 à 6 mois de traitements non invasifs, notamment la décompression neurovertébrale, permet d’évaluer la nécessité réelle de la chirurgie, garantissant ainsi un parcours sûr et adapté.